婦人科について
診療項目
1. 月経異常
- ① 月経周期の異常
- ② 月経血量の異常
- ③ 月経の持続期間の異常
- ④ 月経痛などの諸症状
| 頻発月経 | 24日以内の周期の月経 |
|---|---|
| 稀発月経 | 月経が40日間隔と遅れがち |
| 無月経 | 3ヶ月以上月経がない |
| 過多月経 | 月経血量が多く、レバーの塊のような凝血が混じる |
|---|---|
| 過少月経 | 極端に少ない月経血量 |
2. 不正出血
3. 思春期外来
- ① 月経に関する異常を心配されている人
- ② 中学になっても初経がない人
- ③ 一端始まった月経が3ヶ月以上止まってしまった人
- ④ 時々月経が7ないし10日以上続く人
- ⑤ 月経痛がひどい人
- ⑥ 月経周期がバラバラの人
4. 更年期外来
5. セカンドオピニオン
セカンドオピニオンは、当院以外の医療機関に通院している方が対象です。主治医の診断内容や治療方針に関して他の医師から助言を受け、納得して治療を受けたいというお考えの方にお勧めします。
① 必要な物
| 診療情報提供書 | 現在の担当医からの紹介状 |
|---|---|
| 検査データ | CT、MRI、エコー、病理検査など |
② 注意事項
- a. 診療情報提供書や検査データが無い場合は、正確な助言が難しいためセカンドオピニオンを受けることができませんのでご了承ください。
- b. 本人が来院できない場合は必ず本人の同意が必要です。なお、未成年の場合は、続柄を確認できる書類の提示をお願いします。
- c. セカンド・オピニオンは「診療」ではなく「相談」になるため、健康保険給付の対象とはなりません。
- d. 内容、価格は予告無しに変更することがあります。
③ 費用
| 費用 | 5,500円 |
|---|
6. 婦人科疾患の手術治療
7. 不妊治療
8. 避妊相談
当院では、低用量ピル(OC)や避妊リング(IUS)といった避妊方法をお勧めしています。低容量ピルは避妊効果が高く、適切に服用すれば100%に近い効果が得られます。ただし、高血圧、喫煙、肥満、高年齢者には血栓症のリスクがあるため注意が必要です。避妊リングは出産経験がある方や長期に避妊を希望する方にお勧めで、月経不順も改善できます。適切な避妊方法は患者の状態に応じてアドバイスされます。
| 診療時間内 | 診療時間外 | |
|---|---|---|
| 時間 | 9:00~17:00 | 17:00~21:00 |
| 費用 | 8,800 | 11,000 |
単位:円
問合せ先:042-472-6111(代表)
- ① できるだけ早い受診をお勧めします。
- ② 受診時は、婦人科問診票をダウンロード・記入し、持参してください。
9. 緊急避妊薬(モーニングアフターピル)について
- 避妊をしない性交渉(膣外射精含む)
- コンドームの装着不備・破損
- 性交途中でコンドームをつけたが妊娠の不安がある
- 注)
- ・性暴力被害にあった場合は、警察に届けた後、市役所に申請をすると緊急避妊薬の公費援助が受けられます。
- ・緊急避妊薬(モーニングアフターピル)は診察室で診療中に飲んで頂きます。
- ・授乳中の方は服用後24時間は授乳を控えてください。
* 連絡先:042-472-6111(代表)
* 診療受付時間:9時~21時(21時を過ぎてしまったが翌朝までに72時間が経過してしまう場合はご相談ください)
* 受診時は、婦人科問診票をダウンロードし、必要事項を記入してお持ちください。
(注) 緊急避妊薬は性交後72時間以内に服用すると妊娠を防ぐ効果のある黄体ホルモン剤です。当院では『レボノルゲストレル錠』を用いています。レボノルゲストレル錠の避妊率は、服用時間により異なります。24時間以内で約99%、48時間以内で約98%、72時間以内で約97%とされています。本剤投与により完全に妊娠を回避できるとは言えませんが、できるだけ早い服用をお勧めします。10. ブライダルチェック
| 検査日 | 月~金曜 |
|---|---|
| 検査内容 |
|
| 費用 | 31,460円 |
| 予約方法 | こちらをご覧ください。 |
11. 子宮がん検診
婦人科疾患の手術治療

アルテミス ウイメンズ ホスピタルは、妊娠、出産の安全なサポートと、不妊治療、婦人科疾患の治療を提供しています。手術が必要な場合は、症例に応じた治療を行い、内視鏡手術が可能な場合は、痛みが軽く、入院期間も短く、美容上のメリットもあります。腹腔鏡手術は卵巣の腫瘍、子宮筋腫、子宮内膜症などに、子宮鏡手術は子宮内の腫瘍に、膣式手術は子宮下垂、子宮脱、膀胱脱などに、開腹手術は大きな子宮筋腫や腫瘍に適用されます。アルテミス ウイメンズ ホスピタルでは、安全で効果的な手術を行い、患者の回復をサポートしています。
理事長 武谷 雄二
不妊治療
不妊治療は、外来での問診~内診~基礎体温の測定~精液検査などを実施した後に、性交のタイミング指導、排卵誘発法、人工授精など段階を踏んで行います。一般不妊治療を進めても妊娠に至らない場合は、ウイメンズ・クリニック大泉学園にて高度生殖医療(体外受精・顕微授精)のステップに進むこともできます。
1. 不妊治療担当医
2. スクリーニング検査
不妊の治療に入る前に原因をさぐるための検査や、治療に必要な検査を行います。他院での検査結果は、参考にしますので持参してください。
3. 治療の流れ
人工授精を行う場合、排卵後の卵子の状態が良いタイミングで施術する必要があります。以下の方法で排卵時期を予測し、適切なタイミングで人工授精を行います。
- a. 基礎体温測定
過去の排卵日から排卵の予測を行います。ただし、月経不順の方には適用しづらいです。 - b. 月経周期の14日目を目安にする方法
通常、月経周期の14日目に排卵が起こりますが、個人差や周期によって異なるため、必ずしも正確ではありません。 - c. 超音波検査
卵胞の大きさから排卵日を予測します。直径15~25mm(自然周期)または23mm以上(排卵誘発周期)になったら人工授精を行います。 - d. 血液検査・頸管粘液検査
血液中のエストロゲン濃度や頸管粘液の性状から排卵日を予測します。 - e. 尿検査(試験紙)
脳下垂体から分泌されるホルモン(LH:黄体化ホルモン)を測定して、排卵日を予測します。黄体化ホルモンがパルス状に出る時期(LHサージ)が始まってから、24~36時間後に排卵が起こるといわれています。
尿検査(試験紙)は、月経周期の12日目頃から毎日行い、陽性反応が出たらLHサージが始まったと判断して、当日~翌日に人工授精を行います。ただし、LHの基準値が高い方はこの方法を使えないため注意が必要です。
- a. 採精は当日に行います。自宅で採精して、持参してください。
- b. 精子は洗浄遠心処理を行います。処理には約1時間を要します。人工授精は処理した精子を注射器に回収し、細いカテーテルチューブを通して子宮内に慎重に注入します。
- c. 人工授精の当日は激しい運動をしない限り、普通の生活を送ることができます。
- d. 出血以外の副作用は殆どありませんが、稀に感染を起こす場合があります。予防のために2日間は抗生物質を内服します。発熱、腹痛、異常な帯下などの症状が現れた場合は、受診してください。
4. 費用
費用は、検査回数や目的によって保険適応にならない場合があります。保険点数、薬価改正により料金を変更することがあります。
| 保険適用(3割負担)の自己負担額 | |
|---|---|
| 初診料 | 860 |
| 超音波検査 | 1,590 |
| 甲状腺検査 | 1,590 |
| 子宮頸がん検査 | 1,070 |
| 淋菌およびクラミジア・トラコマチス同時核酸検出 | 1,380 |
| 子宮卵管造影検査 | 6,010 |
| 月経中ホルモン採血 | 2,070 |
| 高温期採血 | 1,940 |
| 精液検査 | 1,180 |
| 一般不妊治療管理料(3ヶ月に1回) | 750 |
| 人工授精 | 5,460 |
- ※ 上記に再診料、薬剤費などが別途かかります
- ※ 検査は治療を進めて行く上で、必要に応じて行います
| 自費診療 | |
|---|---|
| アンチミューラリアンホルモン(AMH) | 7,623 |
| 抗精子抗体検査(不動化法) | 6,050 |
単位:円
子宮がん検診
子宮がんは子宮頸がんと子宮体がんに分けられ、最近では20~30歳代の若い女性に急増しています。子宮頸がんは子宮の入り口にでき、子宮体がんは赤ちゃんが育つ場所にできます。検診を受けることが重要で、子宮頸がんの検査は綿棒やヘラでの細胞採取で、子宮体がんの検査は子宮内部に細い棒やチューブを挿入して細胞を採取する方法で行われます。両方の検査は痛みはほとんどなく、1~2分で終了しますが、子宮体がん検査には少量の出血と少しの痛みが伴う場合があります。
| 腟部 | 5,500 |
|---|---|
| 頸管 | 6,600 |
| 内膜 | 9,350 |
ピル処方
妊娠を望まない場合、避妊を怠ってしまったり、失敗した場合、日本では緊急避妊のために3つの方法があります。効果は確実ではありませんが、72時間以内に対処することで妊娠を回避できるかもしれません。性交後避妊薬の服用は緊急避妊のためであり、通常の避妊方法(ピルやコンドーム)よりも効果が低いため、確実な避妊方法を心がけるようにしてください。また、コンドームは性感染症の予防に有効です。
受診は平日夜間や土日祝日には対応できません。診察を受けて処方せんをもらい、調剤薬局で薬を入手してください。
| 婦人科診察料 | 3,080 |
|---|---|
| 超音波検査 | 6,050 |
| 血液検査(6項目) | 4,730 |
| 細胞診 | 5,280 |
| 処方せん | 748 |
ミレーナ
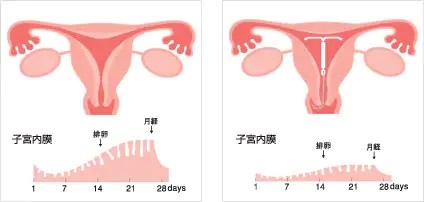
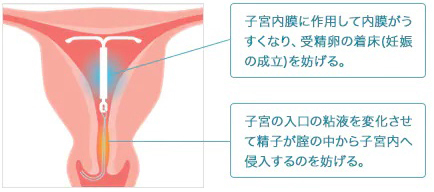
ミレーナは黄体ホルモンであるレボノルゲストレルを子宮内に持続的に放出する子宮内システムです。子宮内膜に作用して内膜(赤ちゃんのベットになるところ)を薄くすることで月経量を減らすとともに、月経痛を軽くする効果があります。子宮内膜がうすくなることにより受精卵の着床を妨げたり、子宮の入り口の粘液を変化させて精子が膣の中から子宮内へ侵入するのを妨げたりすることで、避妊効果を発揮します。月経困難症の場合、保険適用となります。 (参考:バイエル薬品 詳しくはこちら)
| 保険適用 (3割負担の場合) |
自費診療 | ||
|---|---|---|---|
| 初診 | 再診 | ||
| 挿入 | 11,280 | 10,630 | 40,700 |
| 抜去 | 2,920 | 2,280 | 5,500 |
| 入れ替え | 11,280 | 10,630 | 46,200 |
| 定期検査 | - | 1,820 | 3,520 |
症状や状態によって使用できない場合があります。詳しくは医師にご相談ください。




